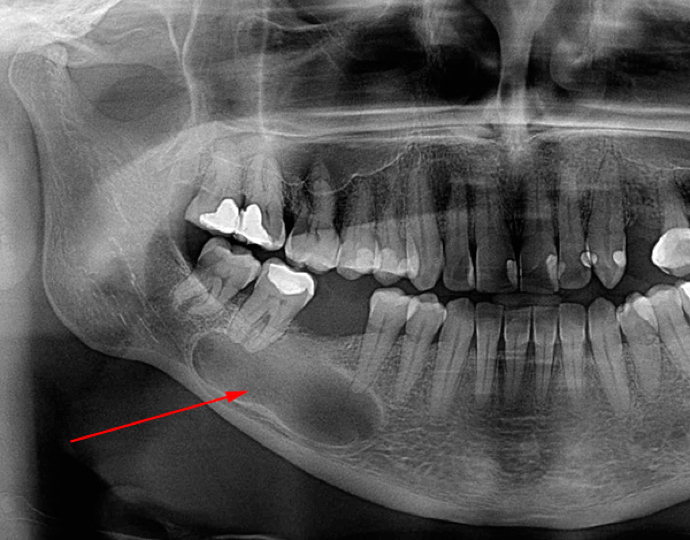
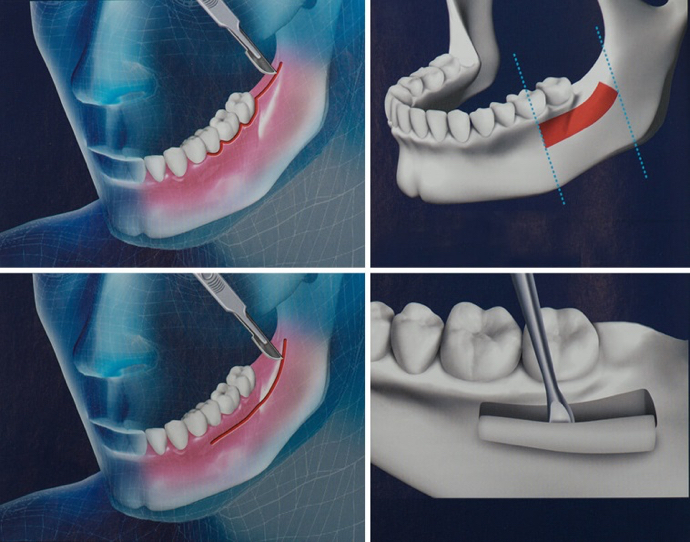
Костная пластика в пожилом возрасте
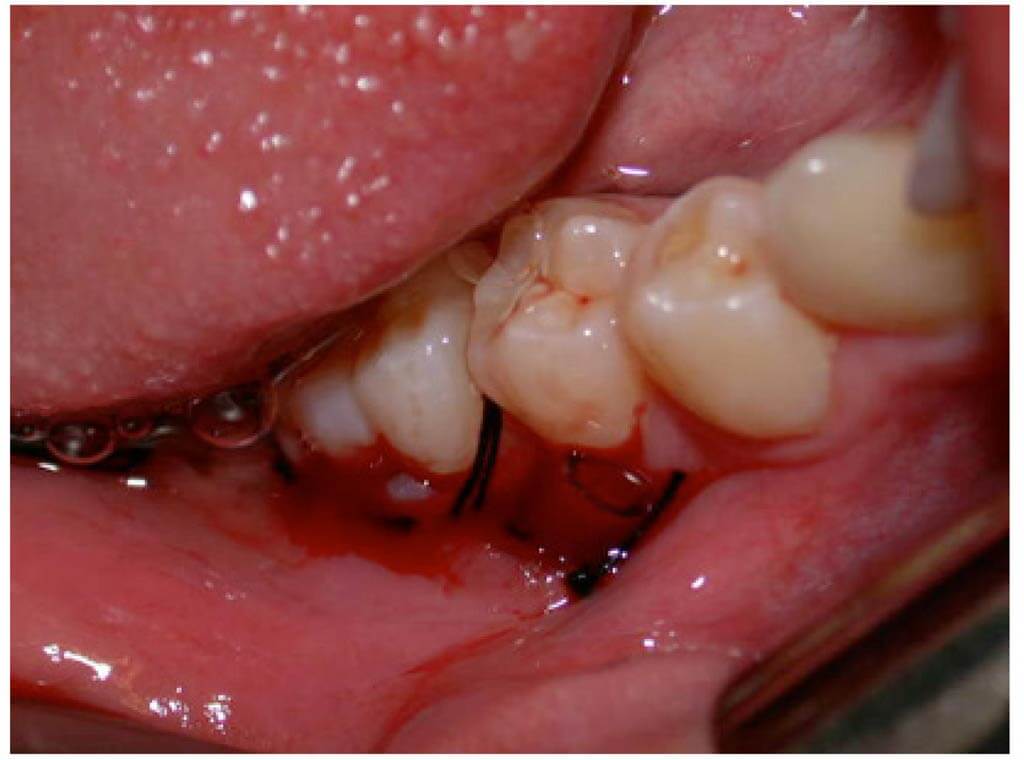
Восполнение дефицита костной ткани в хирургической стоматологии называется остеопластикой. Тяжело переоценить важность этой операции, так как она позволяет сформировать правильную анатомическую форму челюсти и скорректировать естественную улыбку. Однако не для всех пациентов костная пластика одинаково необходима и безопасна. Некоторым контингентам населения данное хирургическое вмешательство следует проводить с особой осторожностью, а также внимательно оценивать состояние пациентов до назначения манипуляции и после ее осуществления.
Люди пожилого возраста являются тяжелыми пациентами в любой медицинской сфере. К ним требуется особый подход, который обусловлен не только физиологическими особенностями организма, но и психологическими аспектами. С пожилыми людьми следует общаться максимально понятным языком и соблюдать полное спокойствие, даже если приходится объяснять одну и ту же информацию несколько раз. Главная проблема в стоматологии, как правило, заключается не в психологии пациентов, а в плохом уровне восстановления организма после лечения. Кроме того, некоторые манипуляции, например, костная пластика, требуют усиленных способностей к регенерации, чего абсолютно не наблюдается у человека старшего возраста.
Когда следует проводить костную пластику у пожилых?
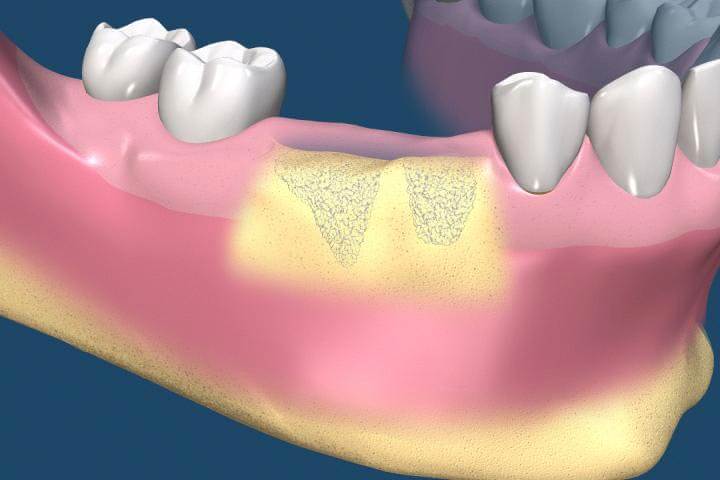
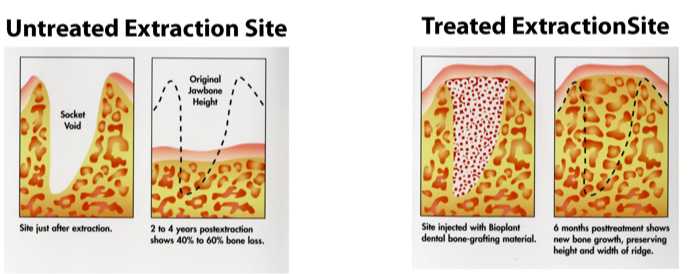
Абсолютным показанием к проведению костной пластики в любом возрасте является недостаток тканей в области будущей имплантации искусственных корней. У пожилых людей подобная проблема встречается чаще, чем у остальных, так как атрофические процессы выражены гораздо сильнее, в отличие от синтеза новых костных элементов.

Костная пластика позволяет избежать следующих проблем при установке имплантатов:
- Повреждения сосудистых стенок и нервных пучков в мягких тканях десны;
- Перфорации гайморовой пазухи в случае истончения ее стенки;
- Расшатывания коронки и ее выпадения;
- Усугубления дефицита костной ткани, спровоцированного плохим приживлением имплантата;
- Неестественного внешнего вида коронки или анатомического несоответствия.
Несмотря на то, что проведение оперативного вмешательства у пациентов старшего возраста может быть связано с определенными рисками, осуществление имплантации зубов без костной пластики обернется еще большим ворохом проблем. Стоматолог индивидуально оценивает все положительные и отрицательные моменты данной операции для каждого пожилого пациента.
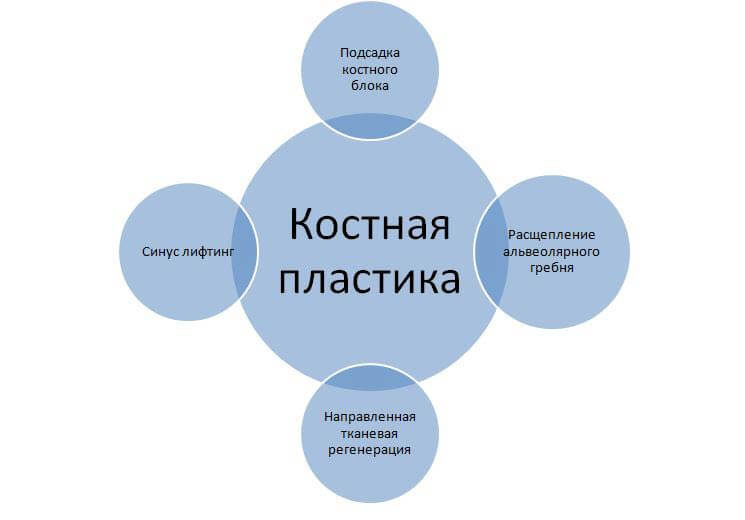
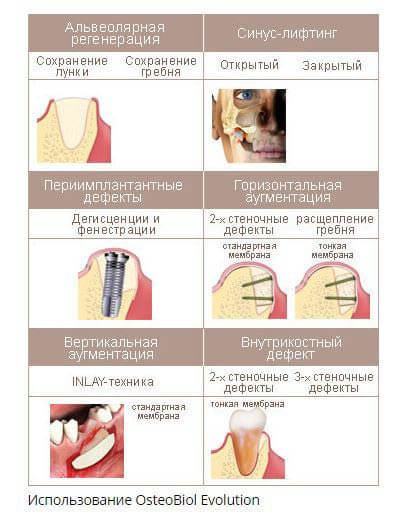
Виды костной пластики
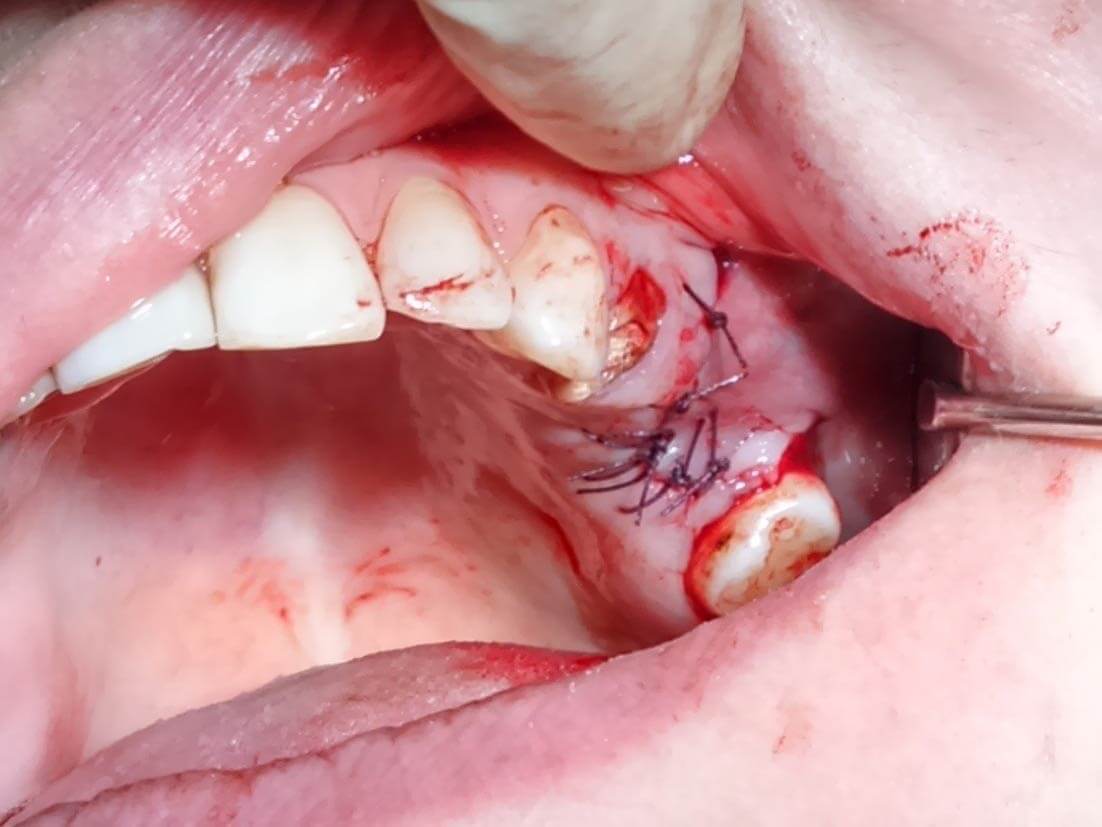
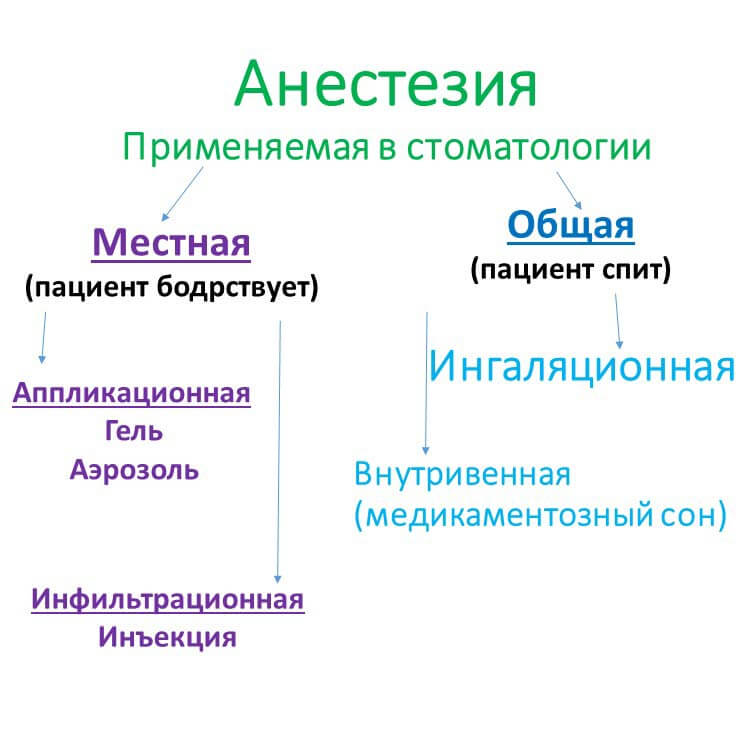
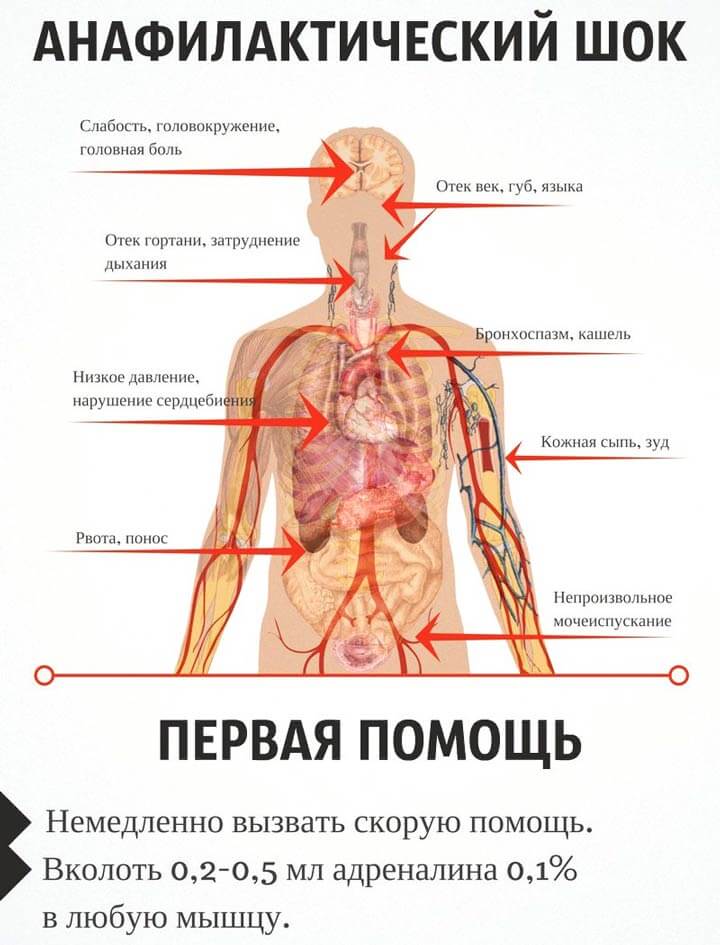
Костная пластика у пожилых пациентов в подавляющем большинстве случаев проводится под местной анестезией иногда с добавлением седации. Общий наркоз для людей старшего возраста является достаточно неблагоприятным воздействием, поэтому от него стараются отказаться. Перед проведением анестезии, врач обязательно делает пробу на чувствительность, чтобы избежать анафилактической реакции.
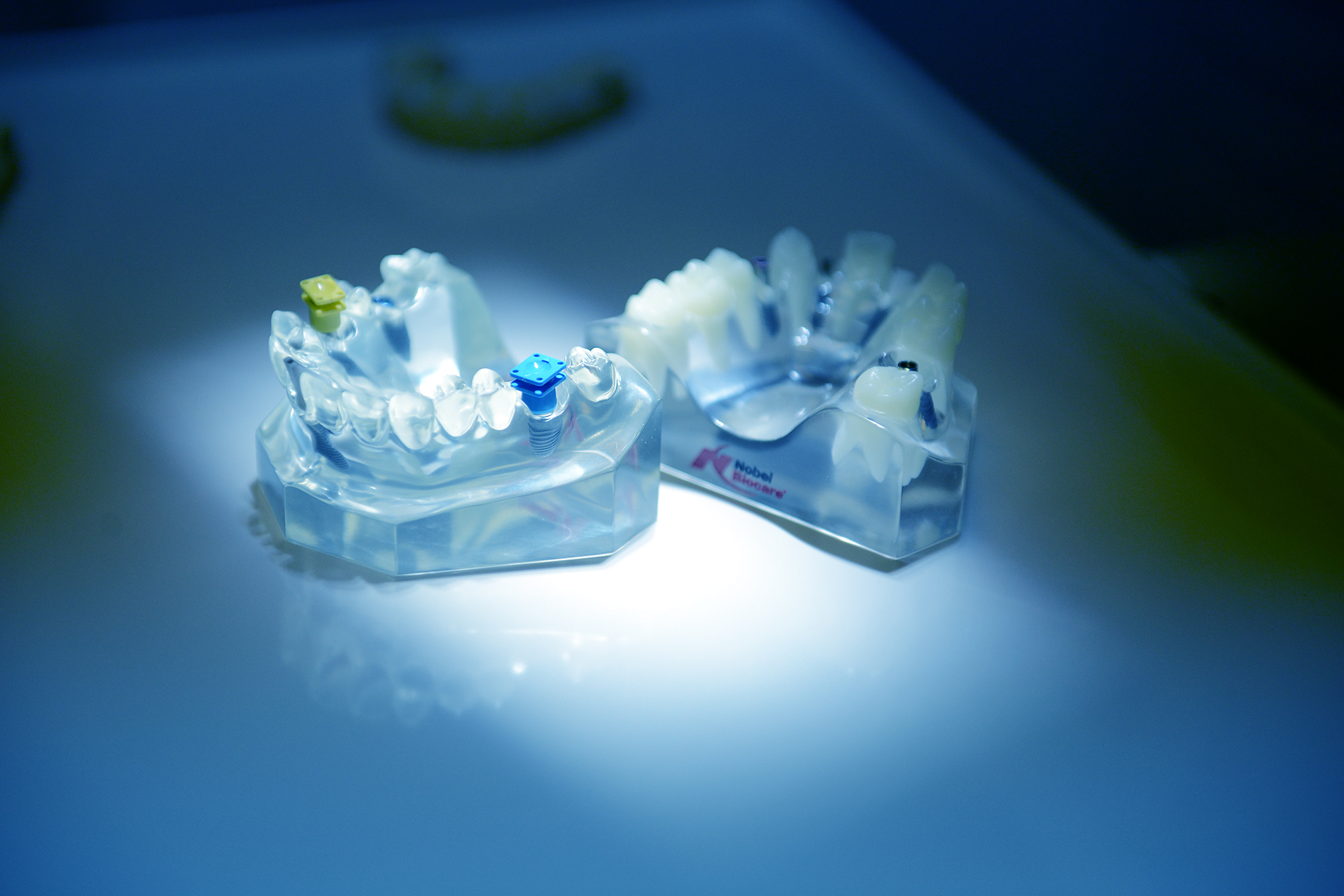
Дефицит костной ткани может быть вертикальным или горизонтальным, иметь разный объем и локализоваться на различных участках верхней либо нижней челюстей. Учитывая эти факторы, а также здоровье пациента, его финансовое положение и другие индивидуальные особенности, врач выбирает оптимальную методику костной пластики в пожилом возрасте.
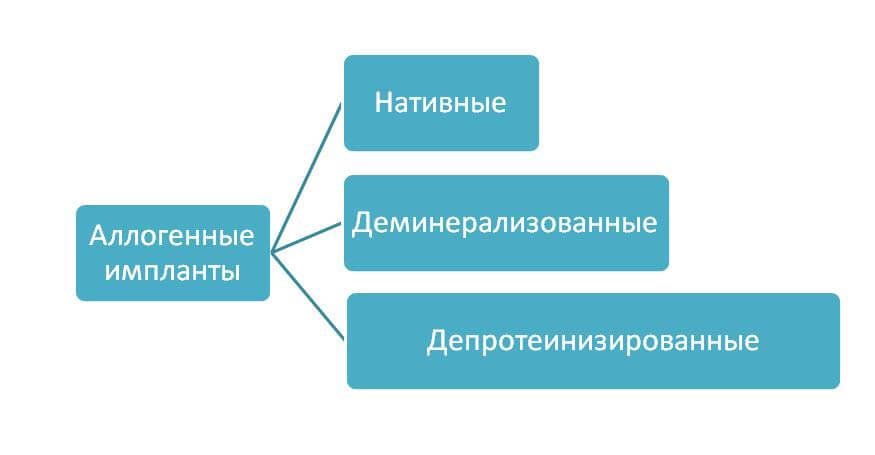
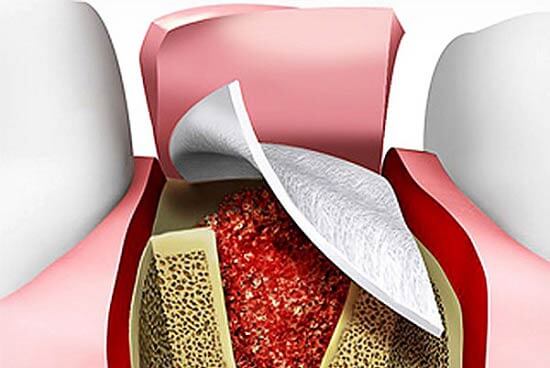
Аутогенная трансплантация
Данный вид костной пластики считается наиболее благоприятным в плане приживления трансплантата. Это особенно важно для пациентов старшего возраста, так как у них возникают проблемы в процессе реабилитации после операции, связанные с замедлением всех метаболических функций. Операция подразумевает пересадку собственных костных блоков, которые забираются из разных участков тела пациента.
Несмотря на значительный плюс подобного хирургического вмешательства, у пожилых людей к нему прибегают с осторожностью, так как здесь требуется дополнительная операция по забору донорской костной ткани. Это сопровождается лишним травматизмом и удлинением срока заживления.
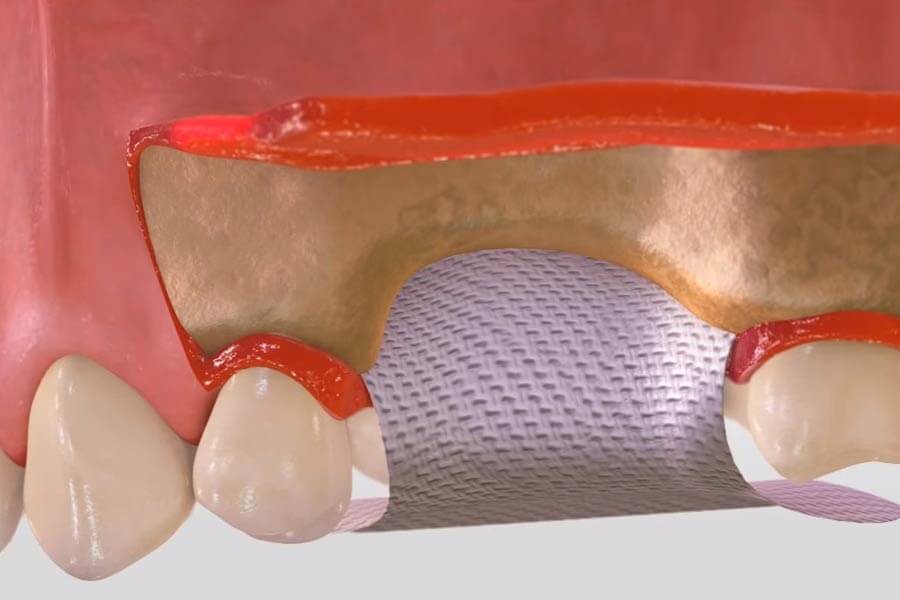
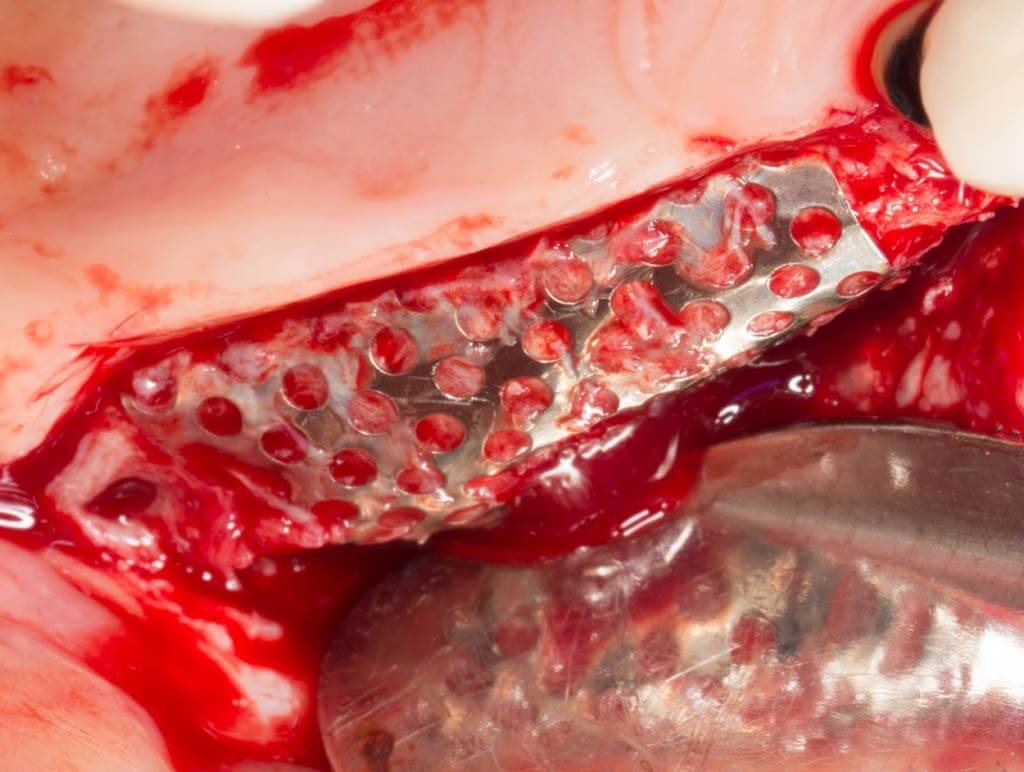
Установка барьерных мембран
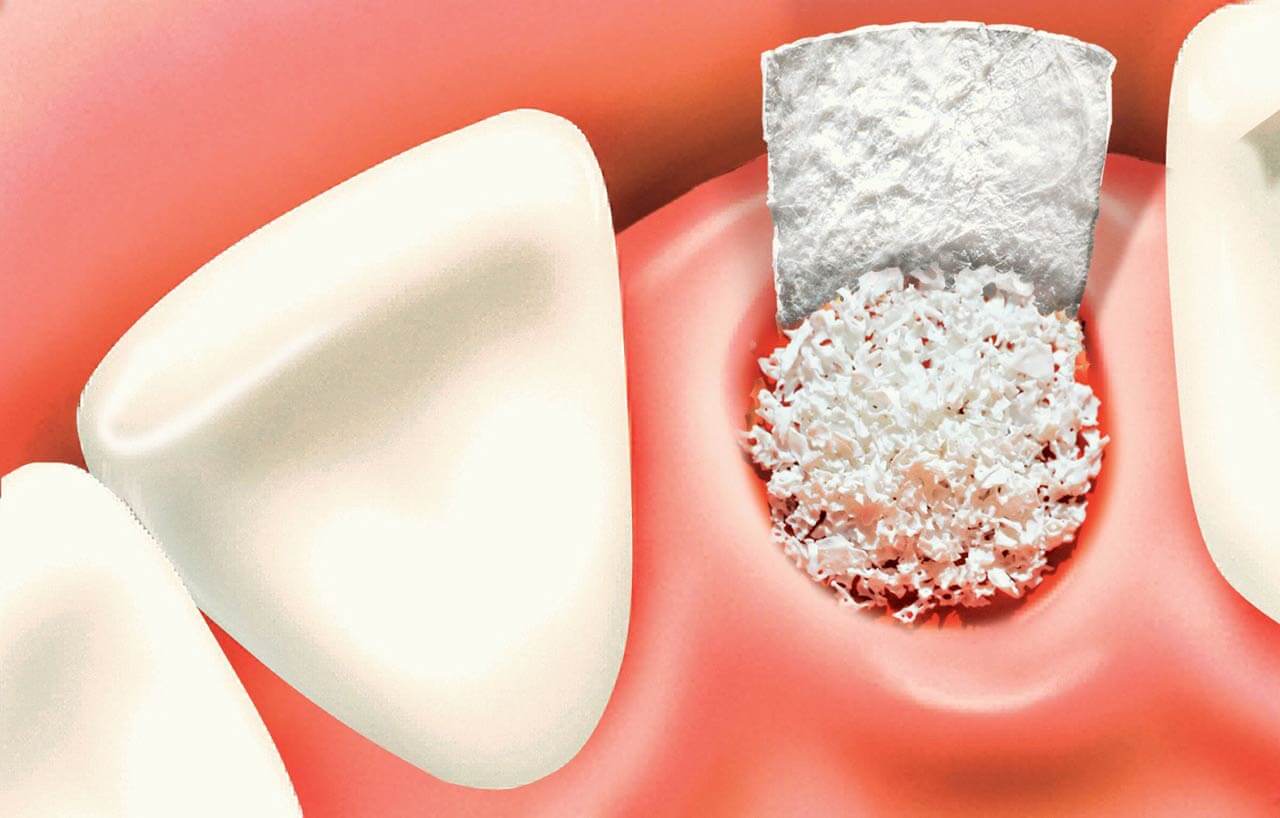
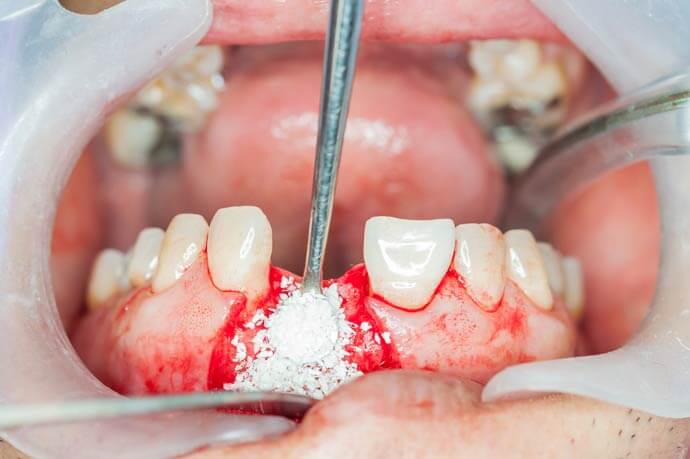
Данная методика включает в себя приживление костного блока (трансплантаты могут быть разными) с последующей фиксацией специальной мембраны. Она крепится для того, чтобы результат оперативного вмешательства был максимально близок к задуманному, то есть мембрана контролирует расположение блока и его форму. Кроме того, барьерная мембрана представляет собой непроницаемый защитный слой, который препятствует проникновению к трансплантату разрушающих кость остеокластов. Дополнительно она снижает риск инфицирования, что очень важно у пациентов старшего возраста, так как у них отмечается сниженная реактивность организма.
Операция синус-лифтинга
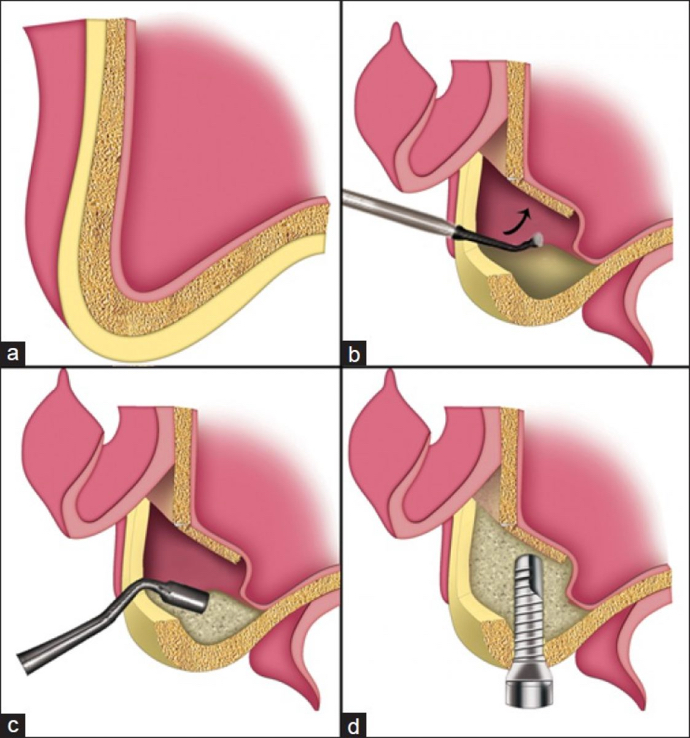
Если дефицит костной ткани отмечается на верхней челюсти, то чаще всего используют методику синус-лифтинга. Она заключается в приподнимании оболочки гайморовой пазухи и закладывании туда костного трансплантата.
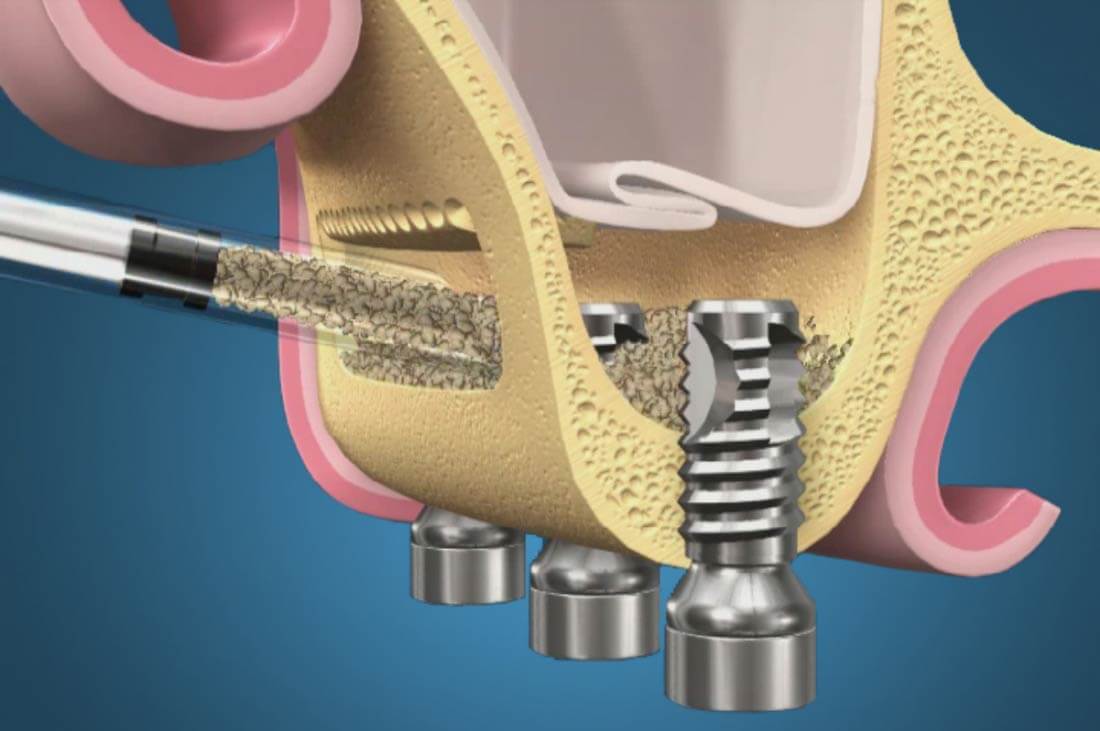
Процедура бывает нескольких видов:
- Открытый. Используется при серьезных дефицитах костной ткани и достаточно травматичная операция. Сразу после разрезания десны, создается большое отверстие в костной ткани. Вживление имплантата отодвигается на большой срок, поэтому процедуру не рекомендуется использовать у пожилых людей.
- Закрытый. Более оптимальный вариант костной пластики, который применяется для коррекции небольших дефицитов кости. Здесь создается небольшое отверстие по размеру будущего имплантата, куда вводится остеогенный материал и сразу крепится искусственный корень.
- Баллонный. Доступ к гайморовой пазухе осуществляется таким же образом, как при закрытом синус-лифтинге. В пазуху вводится специальный баллон, который раздувается, плавно разделяя кость и мягкие ткани. После этого в образовавшееся пространство вводят трансплантат и сразу же осуществляют имплантацию.
Расщепление альвеолярного гребня
В плане приживления трансплантата данная операция считается самой успешной. Она заключается в распиливании гребня альвеолярного отростка челюсти с последующим его расширением. После этого в ложе вводится костный блок, который находится в участке, богатом сосудами. Приживление происходит достаточно быстро даже у пожилых пациентов.
Противопоказания для проведения костной пластики у пожилых пациентов
В некоторых случаях восполнение дефицита костной ткани оперативным путем невозможно для пациентов старшего возраста. Основные противопоказания для костной пластики следующие:
- Обострения хронических соматических заболеваний;
- Острые воспалительные процессы в организме;
- Лихорадка любого генеза;
- Заболевания, связанные с нарушением свертываемости крови;
- Сахарный диабет и бронхиальная астма в декомпенсации;
- Тяжелые сердечно-сосудистые заболевания;
- Психические отклонения в период обострения;
- Аллергические реакции на все виды наркоза.
У пациентов пожилого возраста необходимость в костной пластике и противопоказания к ней встречаются гораздо чаще, чем у других контингентов. Поэтому при возникновении подобной ситуации не следует пренебрегать возможными рисками. Лучше отказаться от проведения данной хирургической процедуры, но воспользоваться одним из альтернативных методов имплантации без костной пластики.
Особенности осложнений в пожилом возрасте
Костная пластика, как и любая другая процедура хирургического плана, может сопровождаться серьезными осложнениями. Избежать их помогают: квалификация стоматолога, правильный уход за полостью рта и выполнение рекомендаций врача в послеоперационном периоде. Возникновение признаков какого-либо осложнения требует немедленного посещения стоматолога и принятия терапевтических мероприятий.
Главная проблема пожилого возраста заключается в том, что организм пациентов гораздо менее выражено реагирует на любые неблагоприятные изменения. Если у молодого человека инфицирование прооперированного участка спровоцирует сильную лихорадку, то у людей старших лет температура может вообще не повыситься. То же самое можно сказать о болевом синдроме, который тоже ярко оповещает пациентов о неблагоприятных процессах. Поэтому стоматологи должны приложить максимум усилий, чтобы минимизировать риск осложнений у таких людей.
Еще одной проблемой является процент сердечно-сосудистых заболеваний у пожилых пациентов. Большая часть больных обязаны пожизненно принимать ацетилсалициловую кислоту для разжижения крови. Однако подобное действие препарата негативно сказывается на длительности остановки кровотечения. В дни хирургического вмешательства рекомендуется снизить дозировку Аспирина или отказаться от него вообще, но только после предварительной консультации с терапевтом.
Альтернатива костной пластике у пожилых пациентов
Современная стоматология предлагает оптимальную альтернативу такой хирургической манипуляции, как костная пластика. Для пациентов пожилого возраста подобный вариант имплантации зубов является наиболее приемлемым. В процессе протезирования используются специально разработанные имплантаты, которые:
- Погружаются в костную ткань всего на 6 (в редких случаях даже до 3) миллиметров;
- Имеют конусовидную форму;
- Обладают специальной резьбой.

Эти особенности позволяют устанавливать имплантаты даже при наличии серьезных дефицитов кости. Впоследствии коронки не будут расшатываться или выпадать. Атрофия кости остановится даже в пожилом возрасте. Кроме того, в процессе фиксации минимален риск повреждения мягких тканей или гайморовой пазухи. Еще один плюс таких имплантатов — низкий травматизм и маленькая длительность лечения вместе с периодом восстановления.