Выполнение имплантации, самого успешного и эффективного метода возвращения натуральной улыбки, постоянно совершенствуется, как и стоматологическое лечение в целом. Пациентам предлагаются инновационные методики, которые дают лучший эффект или сокращают длительность и стоимость лечения. Одним из серьезных достижений последних лет стала барьерная мембрана, которая устанавливается в условиях дефицита костной ткани.
Атрофия альвеолярного отростка практически неизбежна у людей, которые нуждаются в имплантации. Некоторые длительно затягивают с терапией, из-за чего кость успевает рассасываться, а другие имеют врожденные особенности строения челюстного аппарата. В любом случае, выполнение дентальной имплантации при атрофических явлениях в костной ткани становится невозможным. Подобная ошибка грозит следующими неблагоприятными последствиями:
- Расшатывание, западение или даже выпадение имплантата (иногда его выпадение происходит достаточно травматично, с захватыванием костной ткани пациента);
- Невозможность выполнения костной пластики в будущем из-за чрезмерного истончения кости (любое вмешательство грозит переломами).
Более того, рассасывание костей челюсти настолько серьезно вредит пациенту, что даже без имплантации костная пластика остается необходимым хирургическим вмешательством.
Постепенно прогрессирующая атрофия приводит к тому, что лицо становится ассиметричным и некрасивым: усугубляются морщины, нарушается функционирование мимических мышц и так далее. Значительно страдает жевательная функция челюстей, из-за чего пациенты плохо едят и начинаются проблемы с желудочно-кишечным трактом. В запущенных ситуациях ощутимо нарушаются речь и глотание, реже страдают дыхательные движения. Поэтому костная пластика с дополнительной установкой барьерной мембраны обязательно должна выполняться сразу же после обнаружения проблемы.
Костная пластика — решение проблемы атрофии
Уже достаточно давно костная пластика признана наиболее эффективным методом восстановления ширины и высоты альвеолярного отростка. Постоянно методика модифицируется и становится более безопасной и менее травматичной. Кроме того, стоматологи стараются достигнуть условий, при которых будет возможно выполнение одновременной имплантации.
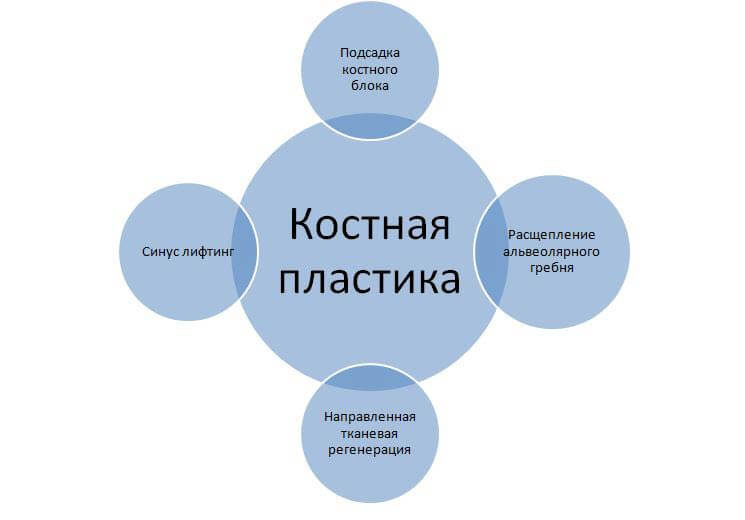
Существует несколько основных методик костной пластики:
- Синус лифтинг. Восстановление объема кости на верхней челюсти в области проекции дна гайморовой пазухи. Операция выполняется чаще остальных, так как именно здесь преимущественно отмечается рассасывание кости. Суть хирургического вмешательства заключается в том, что стоматолог одним из способов (закрытым или открытым) получает доступ к слизистой оболочке верхнечелюстного синуса. Он отсоединяет часть мембраны от надкостницы, а образовавшуюся полость заполняет подготовленным материалом натурального или синтетического происхождения.
- Расщепление альвеолярного гребня. Эффективная методика коррекции ширины любой из челюстей. Сначала альвеолярный отросток разрезается и раздвигается, после чего внутрь помещается трансплантат. Достоинство методики — погружение конструкции в губчатую ткань челюсти, где активно идет регенерация и подпитка костного блока. Именно поэтому здесь не требуется применение дорогостоящих костнопластических материалов.
- Направленная тканевая регенерация. Такая костная пластика включает в себя два компонента: трансплантат и коллагеновую мембрану. Эти две составляющих, взаимодействуя между собой, помогают восстановить дефицит как ширины, так и высоты альвеолярного отростка на любом участке челюстей. Методика редко используется с одновременной имплантацией.
- Подсадка костного блока. Данная методика подразумевает использование натурального, лучше аутогенного трансплантата, который подсаживается на участок, где планируется имплантация и атрофировалась костная ткань. Недостаток методики — подсоединение трансплантата у той области кости, где нет кровеносных сосудов. Приживление в таких условиях происходит медленно.
Пациенты склонны к страху перед костной пластикой, так как она является полноценным оперативным вмешательством на зубах. Однако все манипуляции проводятся в условиях местного или общего обезболивания, так что не приносят никакого дискомфорта. Риск осложнений при данной манипуляции минимален, а польза неоспорима. Даже если атрофии альвеолярного отростка не позволяет сразу провести имплантацию, а пациентам приходится ждать полгода, пока приживутся имплантаты, все равно лучше отдать предпочтение костной пластике, а не альтернативным методикам восстановления зубов. Тем более в современных условиях есть множество конструкций, повышающих пользу и результативность костной пластики, например, фиксация барьерной мембраны.
Что такое барьерные мембраны?
Барьерная мембрана — одно из самых современных и успешных изобретений в стоматологической практике. Такие конструкции активно используются практически во всех оперативных вмешательствах. Барьерные мембраны для костной пластики при имплантации позволяют предотвратить атрофические явления в альвеолярном отростке и способствуют одномоментной успешной фиксации искусственных корней. Мембрана влияет на регенераторные способности кости, увеличивая их, не пропускает внутрь опасные для костных клеток остеокласты и минимизирует риск проникновения патогенных агентов. Благодаря барьерной мембране приживление трансплантата ускоряется, как и общее лечение пациента.
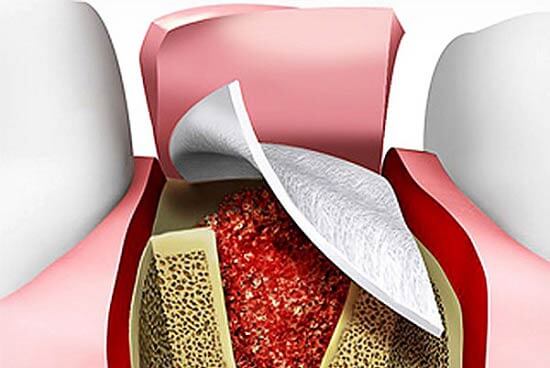
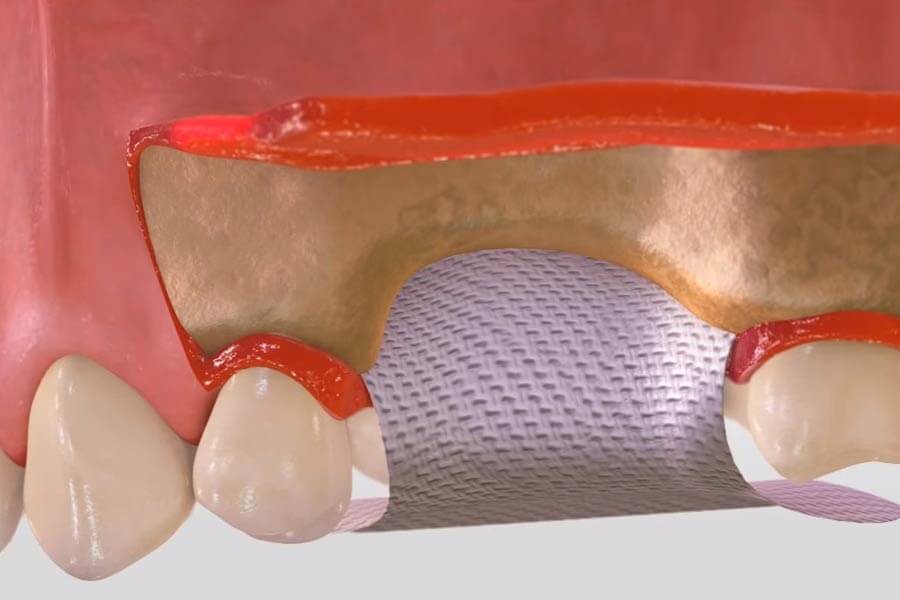
Мембрана для костной пластики представляет собой очень тонкую и достаточно эластичную пластинку, которая крепится к кости титановыми штифтами. Таким образом происходит отделение десны от костного материала в процессе формирования натуральной ткани челюсти.
Виды мембран
Существует два типа барьерных мембран, которые широко используются в стоматологии:
- Резорбируемые. Такая конструкция постепенно рассасывается. Она не требует отдельного удаления, то есть дополнительного оперативного вмешательства, а значит приносит меньший травматизм.
- Нерезорбируемые. Мембраны такого типа самостоятельно не рассасываются, из-за чего пациенты нуждаются в дополнительном этапе лечения — удалении конструкции. В большинстве случаев они изготавливаются из титана. Крепятся такие мембраны при наличии серьезного дефицита костной ткани, восполненного гранулами остеогенного материала. После того, как альвеолярный отросток и мягкие ткани десны восстановятся, барьерная мембрана удаляется.

Стоматолог самостоятельно подбирает оптимальную мембрану для конкретного клинического случая. Он должен учитывать, что резорбируемые конструкции недостаточно хорошо фиксируют трансплантаты, поэтому их используют лишь при незначительных атрофиях.
Зачем и когда устанавливать мембрану?
Барьерная мембрана выполняет сразу несколько функций, способствующих выздоровлению пациента. Конструкция надежно фиксирует остеогенный материал в том месте и положении, куда его установил стоматолог. Также мембрана не пропускает разрушающие кость клетки — остеокласты, которые в норме отвечают за баланс обменных процессов в альвеолярном отростке. Дополнительной функцией мембраны является защита от инфекции. В случае проведения синус лифтинга мембрана устанавливается под дно гайморовой пазухи и снижает риск проникновения костнопластического материала в синус через перфоративные отверстия в слизистой оболочке.
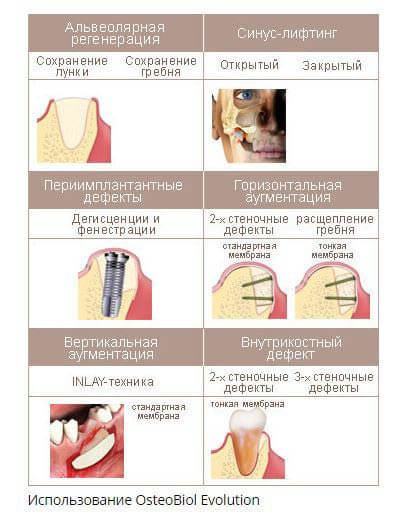
Показания для использования барьерной мембраны:
- Предотвращение рассасывания костной ткани в альвеолярном гребне после удаления зуба (если лечение не выполняется сразу и пациенту придется некоторое время убрать нагрузку с данного участка);
- Любой из видов костной пластики (удерживание костнопластического материала);
- Имплантация зубов с одномоментной костной пластикой (армирующая функция);
- Выполнение лоскутных оперативных вмешательств при пародонтите.
Барьерные мембраны появились не так давно, а потому их стоимость остается высокой. Стоматологи принимают решение в зависимости от финансового состояния пациента и иногда могут отказываться от их применения. В целом, использование барьерной мембраны позволяет лучше контролировать результат костной пластики и уменьшить вероятность развития неблагоприятных исходов лечения.
Как устанавливать барьерную мембрану?
Инновационная методика использования барьерной мембраны требует определенного опыта от стоматолога, а также четких знаний о технике выполнения этапа. Фиксация конструкции проводится следующим образом:
- Выполнение местной или общей анестезии с добавлением седативных препаратов (последний пункт необходим не всегда);
- Разрез наружных мягких тканей десны и отодвигание их от кости альвеолярного отростка;
- Восполнение нужного количества костной ткани одним из выбранных заранее способов;
- Фиксирование современной конструкции из коллагена или металла специальными винтиками из титана к соседним зубам или к самой кости челюсти;
- Обратное укладывание мягких десенных тканей и закрепление их с помощью хирургических швов.
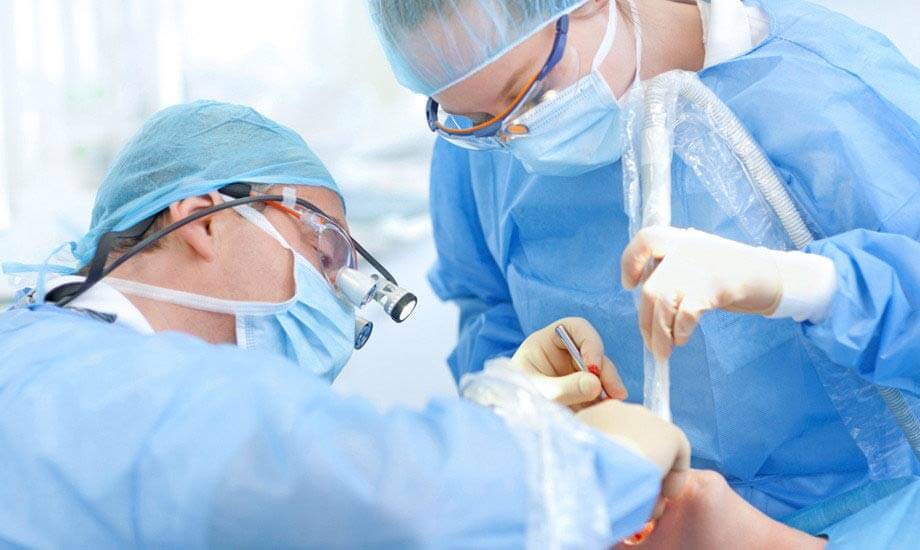
При использовании мембраны, которая не рассасывается, через определенное время практически все этапы повторяются для снятия конструкции.
Обязательным условием для успешного выздоровления пациента является тщательный уход за ротовой полостью в послеоперационном периоде. Человек должен соблюдать личную гигиену во рту и следовать всем рекомендациям стоматолога. Важен также отказ от курения за несколько дней до операции и на весь период реабилитации.
Можно ли обойтись без барьерной мембраны?
Так как фиксация барьерной мембраны — недешевое удовольствие, то многих пациентов интересует вопрос об альтернативах данной конструкции. В целом, стоимость различных видов и марок такого материала для стоматологических манипуляций значительно варьируется. Но если хирургическое вмешательство требует применения серьезной и надежной конструкции, то не рекомендуется приобретать дешевый аналог, ведь ожидаемого результата он все равно не принесет.

Выполнение костной пластики с фиксацией барьерных мембран доступно не всем стоматологическим клиникам. Отказ от применения таких конструкций повысит вероятность каких-нибудь осложнений, но в целом не повлияет на течение операции и восстановительный этап. Но если есть возможность применения барьерной мембраны для костной пластики при имплантации, то лучше согласиться на ее установку.
Модернизированные материалы Bio-Gide
Одной из самых широко используемых мембран в стоматологии является двухслойная конструкция Bio-Gide, которая рассасывается. Она производится из коллагеновых волокон, прошедших множество различных обработок, благодаря чему идеально совместима с антигенной структурой человека. Такие мембраны изготавливают из специально отобранных тканей крупного рогатого скота.
Особенности такой мембраны:
- Наличие двух слоев с разными поверхностями;
- Обращение пористой поверхности к костной ткани, что улучшает восстановление альвеолярного отростка;
- Предлежание плотной поверхности в мягким тканям десны препятствует врастанию фиброзной (грубой соединительной) ткани в прооперированный участок;
- Высокая биосовместимость мембраны с натуральными тканями организма;
- Постепенное (в течение полугода) рассасывание мембраны путем ферментативного воздействия, без образования вредных для организма кислот и раздражения прооперированного участка;
- Разбухание конструкции после установки и формирования базиса (основы) для регенерирующей костной ткани альвеолярного гребня;
- Низкая вероятность развития воспалительного процесса (но она все же есть, поэтому следует придерживаться правил ухода за полостью рта).
После фиксации мембраны данного типа лечение продолжают только через 5-6 месяцев. Следует дождаться не только рассасывания структуры конструкции, но и полного приживления костнопластического материала.
Установка барьерной мембраны Bio-Gide не дает каких-либо побочных эффектов, а осложнения не отличаются от таких же при костной пластике. Среди противопоказаний можно отметить активный воспалительный процесс и отсутствие применения при имплантации костнопластического материала, который является обязательным условием для крепления мембраны.























